Quais os sintomas da Doença de Lyme?
- Atualizado no dia 31 de julho de 2025 -
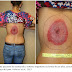
Uma mulher de 50 anos de idade em Pulaski, no sudeste da Virgínia, apresentou-se a uma clínica de emergência local com dores de cabeça muito fortes, febre com calafrios intermitentes, dor generalizada nas articulações, sede e consumo de água em excesso, e uma erupção cutânea progressiva - no caso, um eritema migratório - nas costas.
Três dias antes da sua chegada ao hospital (dia 1), a paciente tinha notado uma lesão inicial pequena, levemente elevada, lembrando uma picada/mordida de inseto ou de uma aranha. No dia 2, a febre da paciente alcançou 39,3°C, com uma crescente sensação de ardência no local da aparente picada. Um membro da família havia examinado a mordida, e observou que a lesão se desenvolveu para um vermelhidão circular. No dia 3, a paciente não estava se sentindo bem, mas mesmo assim completou um dia de trabalho. No dia 4, a paciente acordou se sentindo pior, com fortes dores (10/10) nas articulações, sede excessiva e alto consumo de fluídos; esses sintomas levaram a paciente a procurar atenção médica.
No dia do exame médico, sua temperatura era de 40,2°C. Ela exibia um grande vermelhidão nas costas (eritema migrante) com uma aparência de alvo, como mostrado nas fotos acima, com um diâmetro de 16 x 18 cm e típico da doença de Lyme (causada por bactéria transmitida por carrapato). O restante dos resultados no exame físico não indicaram nada notável, o mesmo para seu histórico médico. Exame laboratorial inicial também não foi marcante, exceto por alguns poucos parâmetros, como uma certa elevação nos níveis de glicose. A paciente, no entanto, relatou que havia andado em uma floresta 3 semanas antes da visita ao hospital, mas negou ter encontrado um carrapato no seu corpo.
Testes serológicos iniciais específicos para a doença de Lyme (resposta de anticorpos à bactéria Borrelia burgdorferi via ELISA) mostraram resultados negativos. Um segundo conjunto de testes serológicos ordenados no dia 28 finalmente demonstraram a presença de imunoglobulina (Ig)-M sem anticorpos IgC para a bactéria.
Durante o tratamento, a paciente recebeu um curso de 10 dias com o antibiótico doxiciclina (500 mg duas vezes ao dia). Ela gradualmente começou a se sentir melhor, e foi capaz de retornar ao trabalho após 4 dias de medicação antibiótica, com o vermelhidão diminuindo para um diâmetro de 11 x 14 cm. No dia 9, a temperatura do seu corpo estava dentro dos limites normais, a polidipsia (excesso de sede) e dores de cabeça haviam se dissipado, e o vermelhidão continuou diminuindo. A prescrição de doxiciclina foi estendida para 30 dias, com as mesmas dosagens.
No dia 48, 2 semanas após completar os tratamentos com antibiótico, a paciente começou a experienciar neuralgia nas extremidades inferiores (reportando uma sensação de "correntes elétricas atravessando suas pernas"), assim como formigamento nas suas mãos. A paciente voltou a procurar atendimento médico, com subsequente retorno ao tratamento com doxiciclina ao longo de 30 dias (500 mg duas vezes ao dia) e gabapentina (900 mg diários antes de dormir).
A paciente foi então referida para um médico que tinha longa experiência com doença de Lyme para continuar com a terapia. Um ano mais tarde, a paciente ainda reportava sintomas que incluíam fatiga crônica e artralgia (dor nas juntas) intermitente, com necessidade, às vezes, de uma bengala. Sua única medicação na época era metilfenidato (36 mg diários) para fatiga.
O caso foi reportado e descrito em 2013 no periódico International Medical Case Reports Journal (Ref.2).
DOENÇA DE LYME
A doença de Lyme - ou borreliose de Lyme - é uma zoonose causada por bactérias do gênero Borrelia, representando a doença infecciosa mais comum transmitida por vetor na Europa e na América do Norte, especialmente nos EUA. No total, são 21 espécies distribuídas na Europa, Ásia, América do Norte e Chile que comprovadamente causam a doença, todas coletivamente agrupadas no complexo "Borrelia burgdorferi". Outras espécies possuem patogenicidade humana desconhecida (Ref.14). O nome da doença refere-se a duas cidades Norte-Americanas de Connecticut - Lyme e Old Lyme - onde a doença foi reconhecida como uma entidade separada após a investigação de um grupo de crianças que experienciaram sintomas artríticos incomuns precedidos por uma característico vermelhidão (eritema migrante) durante os anos de 1975-1976.
Nos EUA, a doença de Lyme atinge níveis epidêmicos - com mais de 476 mil casos diagnosticados e tratados anualmente ao longo de todos os estados - e é transmitida pela mordida de carrapatos (vetor) do gênero Ixodes, primariamente pela espécie Ixodes scapularis (carrapato-de-veado). Os carrapatos desse gênero possuem uma longevidade de 2 anos, período no qual esses aracnídeos parasitas atravessam três estágios de desenvolvimento - larva, ninfa e adulto - com alimentação apenas uma vez por estágio. Os carrapatos são contaminados pela bactéria Borrelia ao ingerirem sangue de um mamífero que serve de reservatório natural, como o rato da espécie Peromyscus leucopus. Em áreas mais urbanizadas, o reservatório é mais amplo, e pode incluir aves e répteis. As bactérias patogênicas responsáveis pela doença de Lyme podem infectar um amplo espectro de vertebrados.
A larva do carrapato atravessa o inverno e emerge na primavera seguinte no estágio de ninfa, o qual é o estágio onde o carrapato é mais provável de transmitir a bactéria. Ninfas são responsáveis por 90% da transmissão de doença em humanos. Os carrapatos na forma de ninfa são raramente notados devido às pequenas dimensões corporais (<2 mm). A doença de Lyme é endêmica da América do Norte, Europa e Ásia, e a distribuição dos vetores diretamente afeta a incidência da doença. Na Ásia e na Europa os principais vetores são carrapatos das espécies Ixodes persulcatus (carrapato-da-taiga) e Ixodes ricinus (carrapato-mamona), respectivamente (Ref.13).
 |
| Carrapatos das espécies (A) Ixodes ricinus (fêmea adulta) e (B) Ixodes persulcatus (fêmea adulta). São os vetores primários da doença de Lyme na Eurásia. (Fotos: University of Turku) |
------------
> No geral, a distribuição de cada espécie bacteriana do gênero Borrelia está associada com hospedeiros específicos. Por exemplo, a espécie Borrelia afzelii está principalmente associada com roedores; Borrelia garinii e Borrelia valaisiana com aves; e a espécie B. lusitaniae com lagartos. Ref.14
> Na Europa, são cinco espécies de Borrolia diretamente associadas com a doença de Lyme: B. afzelii, B. garinii, Borrelia burgdorferi sensu stricto (s.s.), B. spielmani e Borrelia bavariensis. Na América do Norte, a causa patogênica mais comum é a espécie B. burgdorferi (sensu stricto). Ref. 14
-----------
Leitura recomendada:
- Gene de uma antiga bactéria ajuda os carrapatos a espalharem a doença de Lyme
- Síndrome Alfa-Gal: O que é a "Alergia à Carne Vermelha"?
O grande vermelhidão circular ou semi-circular (eritema migrante) é a característica mais marcante da doença de Lyme - apesar de não ser uma regra a forma de alvo (!) -, começando como uma mácula ou pápula vermelha que pode se expandir gradualmente para uma área anular de até 87 cm de diâmetro. Parte considerável - mas não a maioria - dos pacientes com o eritema migrante irão demonstrar um clareamento central, formando o característico 'alvo'. Menos comum, o centro do vermelhidão pode parecer vesicular ou necrótico, como no previamente caso descrito. Raramente coça ou é dolorido. O eritema migrante se manifesta em ~80% dos pacientes (Ref.11).
-----------
(!) O eritema migrante na maior parte das vezes não é clareado no seu centro, exibindo apenas uma grande mancha vermelha. Além disso, esse vermelhidão pode se manifestar de várias formas que ficam longe da manifestação 'clássica'. Para exemplos de fotos de vermelhidão associadas à doença de Lyme, acesse: https://www.cdc.gov/lyme/signs_symptoms/rashes.html
> Não existe evidência de que a doença de Lyme possa ser sexualmente transmitida. Ref.12
-----------
O vermelhidão emerge dentro de 1 mês no local da mordida do carrapato - média de 7 dias, e mínimo de 3 dias -, e se manifesta em cerca de 70-80% dos pacientes. Essa apresentação sintomática tipicamente melhora de forma dramática, e irá frequentemente se resolver seguindo um apropriado tratamento oral com antibiótico (doxiciclina ou amoxicilina) sob orientação e acompanhamento médico.
A doença se manifesta em três estágios.
- No estágio I (inicial), o eritema migrante é acompanhado por sintomas similares aos de uma infecção viral sistêmica, incluindo febre, indisposição, dor de cabeça, dores musculares, fatiga e dor articular.
- No estágio II, a doença começa a se disseminar, após 1-9 meses sem tratamento, com a bactéria infectando áreas longe do local de mordida, incluindo pele, coração e sistema nervoso; nesse estágio, cerca de 50% das pessoas desenvolvem múltiplas lesões de eritema migrante que são tipicamente pequenas e podem ocorrer em qualquer área do corpo. Meningite no estágio II pode ocorrer.
- O estágio III, uma doença de Lyme tardia, ocorre meses até anos após a exposição inicial ao carrapato contaminado, e inclui manifestações neurológicas que podem progredir para encefalopatia, neuropatia periférica, encefalomielite e sintomas artríticos.
Aproximadamente 10-20% dos pacientes tratados para a doença de Lyme com um curso recomendado de antibióticos de 2-4 semanas irão experienciar sintomas persistentes de fatiga, dores de cabeça, dor músculo-esquelética e letargia. Em torno de 1 em cada 3 casos irá experienciar artrite ou artralgia recorrente, falhas neurocognitivas, e neuropatia ou mielopatia, por uma média de 6 anos seguindo o tratamento. Próximo de 2 em cada 3 pacientes irão experienciar artralgia, artrite e envolvimento cardíaco ou neurológico por uma média de ~3 anos após o tratamento. Esse tipo de complicação é conhecido como síndrome de pós-tratamento da doença de Lyme (PTLDS).
Em um estudo recente publicado no periódico American Journal of Psychiatry (Ref.6), pesquisadores reportaram que pacientes hospitalizados com doença de Lyme possuem uma taxa 28% maior de transtornos mentais (incluindo 42% maior taxa de transtornos afetivos, como depressão e transtorno bipolar) e são duas vezes mais prováveis de cometerem tentativa de suicídio (e 75% taxa de morte por suicídio) no período pós-infecção, comparado com indivíduos sem o diagnóstico da doença. O estudo analisou o registro médico de quase 7 milhões de pessoas vivendo na Dinamarca ao longo de um período de 22 anos. O estudo reforça o alerta para o PTLDS.
----------
Importante: NÃO existe evidência de que o PTLDS seja causado por bactérias remanescentes pós-tratamento com antibióticos. Terapias longas (meses) com antibióticos não possuem suporte científico de eficácia para prevenir ou tratar a condição. Os sintomas persistentes pós-tratamento ainda não possuem uma causa esclarecida e pesquisas estão sendo atualmente conduzidas para esclarecer os potenciais mecanismos patológicos assim como tratamentos específicos e critérios mais claros de diagnóstico (Ref.16).
----------
O diagnóstico precoce da doença de Lyme - dentro das primeiras semanas de infecção - é importante para reduzir o risco de complicações persistentes de longo prazo (ex.: artrite e problemas neurológicos) e pode ser feito com base na apresentação clínica do eritema migratório e no histórico de possível ou sabida exposição a carrapatos. Nesse estágio agudo, o teste serológico é muito pouco sensível, porque o paciente pode levar várias semanas para produzir anticorpos específicos. Estudos laboratoriais têm sido continuamente conduzidos visando aumentar a sensibilidade dos testes de diagnóstico.
Medidas para se prevenir a doença de Lyme incluem o uso de repelentes, remoção imediata de carrapatos avistados no corpo ou nas roupas, aplicação de pesticidas, e redução de exposição a ambientes com alta incidência de carrapatos. Ainda não existe vacina humana capaz de prevenir a doença, mas estudos experimentais nos últimos anos têm feito grandes avanços nesse sentido (Ref.15). Rápida expansão urbana está associada com uma maior incidência da doença (Ref.7).
> BRASIL: Existem casos de doença de Lyme no Brasil? Historicamente, na literatura acadêmica, casos dessa doença têm sido reportados no território brasileiro e com incidência aparentemente crescente nas últimas décadas (doença infecciosa emergente). As infecções têm sido documentadas de ocorrerem nos estados do Espírito Santo, Rio de Janeiro, São Paulo, Amazonas, Tocantins e Mato Grosso do Sul (Ref.4). E os primeiros casos semelhantes à doença de Lyme no Brasil ("síndrome de Baggio–Yoshinari") foram alegadamente descobertos em 1992, em irmãos que após serem picados por carrapatos desenvolveram eritema migratório, sintomas gripais e artrite (Ref.5). Porém, um estudo de revisão recente não encontrou evidência de que bactérias do gênero Borrolia tenham sido responsáveis por esses casos descritos ou mesmo que existam casos confirmados da doença de Lyme ("borreliose brasileira") no país (Ref.17).
> CO-INFECÇÕES: Como os carrapatos do gênero Ixodes costumam carregar e transmitir vários patógenos além das bactérias do gênero Borrelia, uma pessoa mordida por um desses parasitas podem desenvolver mais de uma doença ao mesmo tempo, o que reforça a importância das medidas profiláticas (Ref.5).
> MITO: Existem alegações infundadas de que a doença de Lyme "é produto de experimentos com carrapatos e insetos visando o desenvolvimento de armas biológicas entre 1950 e 1975 nos EUA" (Ref.18). Primeiro, várias bactérias do gênero Borrelia, com distribuição quase global, podem causar doença de Lyme e - no caso da espécie Borrelia recurrentis - febre recorrente (Ref.19, 21). De fato, a doença de Lyme é historicamente também comum na Europa. E a história evolutiva e patogênica do gênero Borrelia relativa aos humanos modernos (Homo sapiens) é muito antiga. Aliás, existem duas linhagens divergentes de bactérias Borrelia que causam doença de Lyme: Eurasiana e Norte-Americana. Essas duas linhagens compartilham um ancestral comum há 101 milhões de anos (Ref.20). Subsequentes dispersões dessas linhagens em zonas temperadas do hemisfério norte introduziram as espécies patogênicas:
- B. garinii, B. bavariensis, B. lusitaniae, B. valaisiana e B. afzelii do Leste Asiático para a Europa;
- e B. burgdorferi e B. finlandensis da América do Norte para a Europa.
REFERÊNCIAS
- https://www.cdc.gov/lyme/index.html
- Palmieri et al. (2013). Lyme disease: case report of persistent Lyme disease from Pulaski County, Virginia. International Medical Case Reports Journal, 6:99-105. https://doi.org/10.2147/IMCRJ.S51240
- https://academic.oup.com/jtm/article/24/5/tax055/3979440
- https://www.scielo.br/pdf/ramb/v56n3/v56n3a25.pdf
- https://www.niaid.nih.gov/diseases-conditions/lyme-disease
- https://ajp.psychiatryonline.org/doi/10.1176/appi.ajp.2021.20091347
- Liping et al. (2022).Influence of urban expansion on Lyme disease risk: A case study in the U.S. I-95 Northeastern corridor. Cities, Volume 125, 103633. https://doi.org/10.1016/j.cities.2022.103633
- Sima et al. (2022). Lyme disease transmission by severely impaired ticks. Open Biology, Volume 12, Issue 2.
- https://www.in.gov/isdh/28005.htm
- https://www.16af.af.mil/Newsroom/Article/2505283/the-myths-of-lyme-disease-separating-fact-from-fiction-for-military-personnel/
- https://www.health.harvard.edu/blog/lyme-disease-resolving-the-lyme-wars-2018061814071
- Shapiro et al. (2017). False and Misleading Information About Lyme Disease. The American Journal of Medicine, Volume 130, Issue 7, P771-772. https://doi.org/10.1016/j.amjmed.2017.01.030
- Rollins et al. (2022). Out of Asia? Expansion of Eurasian Lyme borreliosis causing genospecies display unique evolutionary trajectories. Molecular Ecology, Volume 32, Issue 4, Pages 786-799. https://doi.org/10.1111/mec.16805
- Cirkovic et al. (2024). Evolutionary dynamics and geographical dispersal of Borrelia lusitaniae. Frontiers in Microbiology, Volume 15. https://doi.org/10.3389/fmicb.2024.1330914
- Brangulis et al. (2025). Mechanistic insights into the structure-based design of a CspZ-targeting Lyme disease vaccine. Nature Communications 16, 2898. https://doi.org/10.1038/s41467-025-58182-x
- https://now.tufts.edu/2024/09/17/large-scale-study-will-seek-unearth-causes-persistent-symptoms-lyme-disease
- Labruna et al. (2024). Lyme borreliosis in Brazil: a critical review on the Baggio–Yoshinari syndrome (Brazilian Lyme-like disease). Clinical Microbiology Reviews, Vol. 37, No. 4. https://doi.org/10.1128/cmr.00097-24
- US Pentagon is told to investigate claims that Lyme disease is escaped bioweapon from cold war. BMJ, 366. https://doi.org/10.1136/bmj.l4784
- https://www.mdpi.com/2076-2607/10/8/1513
- Qiu et al. (2024). Natural selection and recombination at host-interacting lipoprotein loci drive genome diversification of Lyme disease and related bacteria. mBio, Vol. 15, No. 9. https://doi.org/10.1128/mbio.01749-24
- Swalj et al. (2025). Ancient Borrelia genomes document the evolutionary history of louse-borne relapsing fever. Science, Vol. 388, Issue 6749. https://doi.org/10.1126/science.adr2147